近日,我院普通外科成功为一24.5cm巨脾的患者实施了全腹腔镜下巨大脾切除术。这是我院在腹腔镜技术临床应用方面的又一突破,标志着我院普通外科微创外科技术水平又上了一个新的台阶。
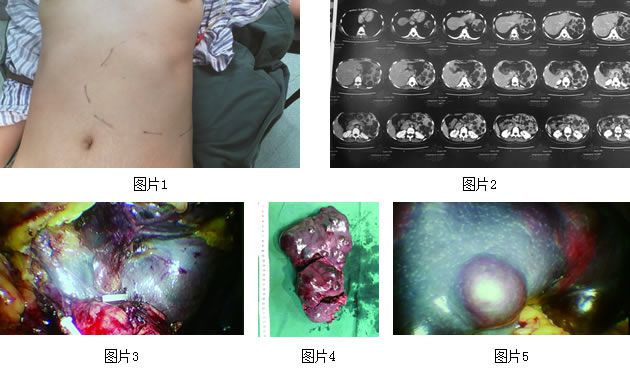
患者女性,23岁,体检时偶然发现脾脏巨大囊肿、脾脏多发性占位性病变,病人随时可能出现脾破裂大出血,必须尽快进行脾脏切除治疗。考虑到病人年仅23岁,患者及家属先后辗转于沈阳多家医院询问,由于脾脏巨大,所有医院均建议行开腹手术治疗,家人一度几乎放弃了微创治疗的方案,后经多方打听抱着最后一试的希望来到我院。入院查体发现,患者脾脏边界超过前正中线和平脐水平线(图1),最大直径达24.5cm(脾缘不超过肋下2cm为轻度肿大;超过2cm在脐水平线以上为中度肿大;超过脐水平线或前正中线则为高度肿大,即巨脾)。CT示:巨大脾脏,脾脏多发性占位性病变(图2)。诊断明确:高度肿大巨脾,脾脏多发性占位。
在科主任郝文伟的大力支持下,李盛涛副主任带领微创团队王艳良、高杨两位医生勇于接受挑战,经过全面细致的分析讨论,确定了患者进行腹腔镜下脾脏切除术的必要性和可行性。全腹腔镜下脾切除术(Laparoscopic splenectomy,简称LS),属于中高难度手术之一,因脾脏血运丰富,比邻解剖结构复杂,腹腔镜下视野暴露困难,手术操作难度大,技术要求高,容易引起大出血,风险特别大,《欧洲内镜学腹腔镜脾切除临床应用指南》明确将巨脾(最大直径大于20cm)列为LS相对禁忌症。李盛涛副主任在前期手术经验积累的基础上,结合国内外文献为患者制定了详细的手术方案,并在具体手术方法上提出了创新。
8月16日,在积极充分完善各种术前准备后,经过一个半小时的紧张配合,微创团队最终成功完成了首例LS。术中为控制出血,克服操作困难,先结扎脾动脉,可缩小脾脏,增大手术操作空间,脾血自体回输,减少术中出血,并在技术上创新:进行脾门解剖(图3);术中见巨大脾脏及多发占位性病变(图4),术后病理(图5),病理诊断:脾淋巴管瘤。患者术后恢复顺利,当晚即可下床活动,疼痛感比开腹手术减轻很多,排气时间明显提前,术后8天出院,无任何并发症发生,患者及家属均非常满意。
脾淋巴管瘤是一种少见的脾良性肿瘤,多是淋巴管先天发育不全或继发淋巴管损伤致淋巴引流梗阻,管腔异常扩张而形成的一种良性淋巴管畸形,并非真性肿瘤。一般无临床症状,囊肿增大后压迫邻近结构可出现左上腹疼痛,也可伴发热、呕吐、体重减轻等症状,临床较少见,可单发,也可多发。一般经超声或CT检查诊断,但确诊需病理检查。由于引起局部浸润,治疗上最好行脾切除术。
本次手术在技术上进行了创新,精准解剖脾门,不仅减少了出血的发生,同时也减少了腹腔镜操作中腹腔镜闭合器械的应用(减少患者费用)。LS微创优势明显,伤口小而美观,手术时间短,出血量少,创伤小,术后疼痛轻,胃肠功能恢复快,并发症少,对机体免疫功能影响小,是各类非创伤性脾切除的首选方法。
普通外科 高 杨







